痛みの治療の前に考えること
緩和ケアチームに参加していると、鎮痛薬のことで後輩から相談されることが増えます。
先日も後輩からがん患者さんの疼痛コントロールに関して相談がきました。
痛みの治療に関わり始める3年目くらいの子達に多いことなので
メモで共有してみます。
「〇癌の患者さんで、オキシコドンを使ってるんですけど
痛みが強くなってきたみたいなんです。
今つかってるのが60mgだから80mgとかに増量しても良いかなぁと思うんですが・・・」
頑張って考えてるんだなーと嬉しく思いながら
ここまでくると気になることが出てくるため、ちょっとだけ突っ込み始めます。
私 「痛いんだね。どこが痛いんだろう?」
後輩「えっと、●●あたりだって言ってました」
私 「そっかぁ。いつも痛いのかな?」
後輩「うーん、動くと痛いって言ってました」
私 「どんな風に?」
後輩「そこまでは聞いてないです・・・汗」
私 「それって癌の痛みってことでいいのかな?」
後輩「あ、整形外科もかかってるって言ってました・・・」
こんなふうにオピオイドの増量、薬を変えるか、ということを
みんな頑張って考えてきてくれるのですが
その前にみて欲しい「痛みの評価」をしていないことがあります。
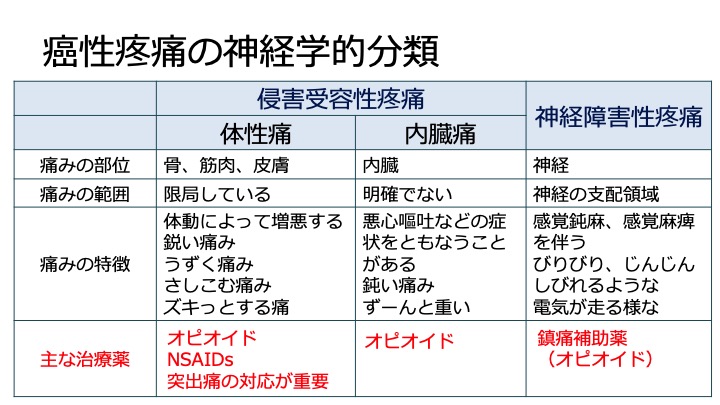
痛みには分類があり、それぞれによって治療目標、治療方法や選択肢が異なります。
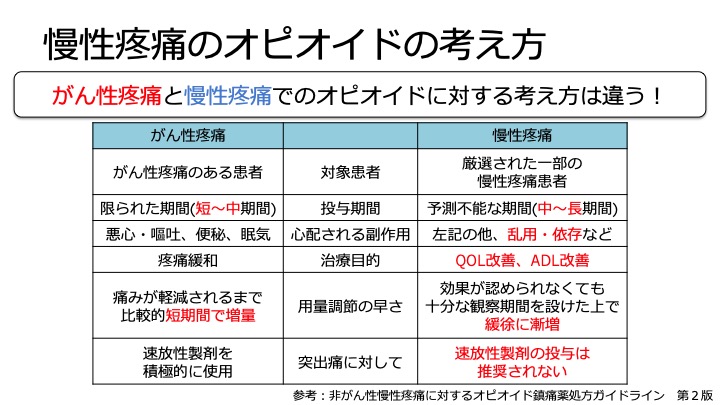
癌性疼痛ではでにくいとされるオピオイドの依存、乱用は
慢性疼痛の患者ではでやすいという報告もあります。
NSAIDsが効く痛み、鎮痛補助薬が効く痛みなども様々です。
分類をせずに痛みを鎮痛薬、特に強オピオイドを使用してコントロールするのは
とても危険だと思っています。
以前、腹部の疼痛をオキシコドンの増量でコントロールされていて
急変した時に消化管穿孔が発覚した患者さんがいました。
「痛み」は体の「助けてサイン」です。
薬で消せるかもしれませんが、同時に体に何が起こっているかがわかりにくくなります。
だから、治療をする前、また途中でも、評価を継続していく必要があります。
自分も昔はそうだったなと思うんですが
なぜか感染症とかだと
「培養をとって、その結果をみて●●菌による△△感染症だから・・・」
と普通に考えられるのに
「痛み」と「がん」といういキーワードで(オピオイドをすでに使っていると余計に)
全てが「癌性疼痛」と無意識に思って治療を考えてしまうんですよね。
みなさんも同じような経験があるかなーと思ってメモにしてみました。
勉強会で使っている資料があるので載せてみました!
よければ参考にしてみてください!

先日も後輩からがん患者さんの疼痛コントロールに関して相談がきました。
痛みの治療に関わり始める3年目くらいの子達に多いことなので
メモで共有してみます。
「〇癌の患者さんで、オキシコドンを使ってるんですけど
痛みが強くなってきたみたいなんです。
今つかってるのが60mgだから80mgとかに増量しても良いかなぁと思うんですが・・・」
頑張って考えてるんだなーと嬉しく思いながら
ここまでくると気になることが出てくるため、ちょっとだけ突っ込み始めます。
私 「痛いんだね。どこが痛いんだろう?」
後輩「えっと、●●あたりだって言ってました」
私 「そっかぁ。いつも痛いのかな?」
後輩「うーん、動くと痛いって言ってました」
私 「どんな風に?」
後輩「そこまでは聞いてないです・・・汗」
私 「それって癌の痛みってことでいいのかな?」
後輩「あ、整形外科もかかってるって言ってました・・・」
こんなふうにオピオイドの増量、薬を変えるか、ということを
みんな頑張って考えてきてくれるのですが
その前にみて欲しい「痛みの評価」をしていないことがあります。
痛みには分類があり、それぞれによって治療目標、治療方法や選択肢が異なります。
癌性疼痛ではでにくいとされるオピオイドの依存、乱用は
慢性疼痛の患者ではでやすいという報告もあります。
NSAIDsが効く痛み、鎮痛補助薬が効く痛みなども様々です。
分類をせずに痛みを鎮痛薬、特に強オピオイドを使用してコントロールするのは
とても危険だと思っています。
以前、腹部の疼痛をオキシコドンの増量でコントロールされていて
急変した時に消化管穿孔が発覚した患者さんがいました。
「痛み」は体の「助けてサイン」です。
薬で消せるかもしれませんが、同時に体に何が起こっているかがわかりにくくなります。
だから、治療をする前、また途中でも、評価を継続していく必要があります。
自分も昔はそうだったなと思うんですが
なぜか感染症とかだと
「培養をとって、その結果をみて●●菌による△△感染症だから・・・」
と普通に考えられるのに
「痛み」と「がん」といういキーワードで(オピオイドをすでに使っていると余計に)
全てが「癌性疼痛」と無意識に思って治療を考えてしまうんですよね。
みなさんも同じような経験があるかなーと思ってメモにしてみました。
勉強会で使っている資料があるので載せてみました!
よければ参考にしてみてください!



このメモを見た人がよく見ているメモ
-
第11回 【自宅待機MRの一日】まとめ
第11回 自宅待機MRの一日ヤクテラスでは様々な分野…
-
s
つらいときは星を見る
ヤクテラスコンテストが開催されるのをSNSで知り、投…
-
動物由来医薬品、使えない理由と対処方法について
近年、病院に勤務していると様々な国の患者さんと接…
-
管
【動画公開】【製薬企業 臨床開発】第3回WEEKLY YAKUTERRACE
第3回 WEEKLY YAKUTERRACE【動画】2020年5月22日(金…

最新のコメント